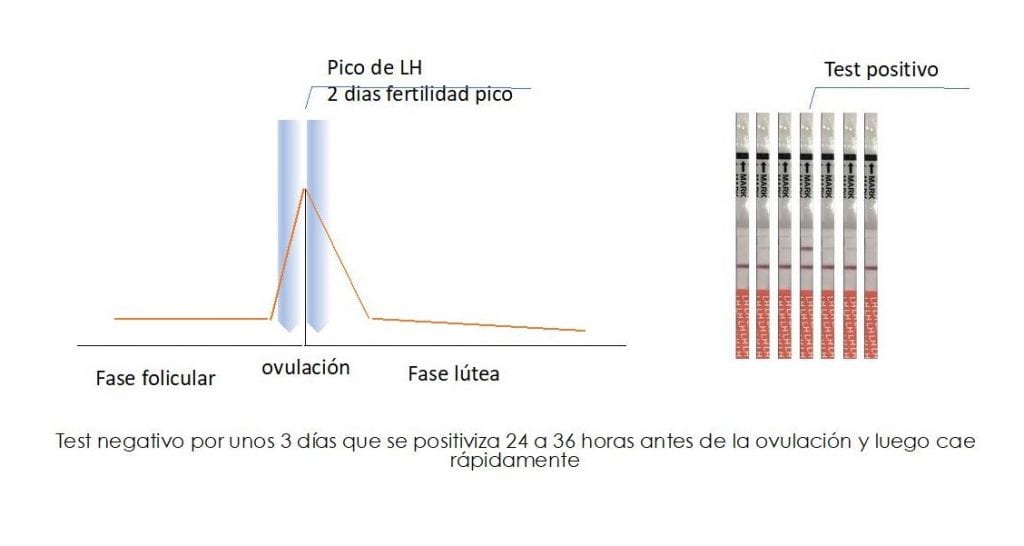
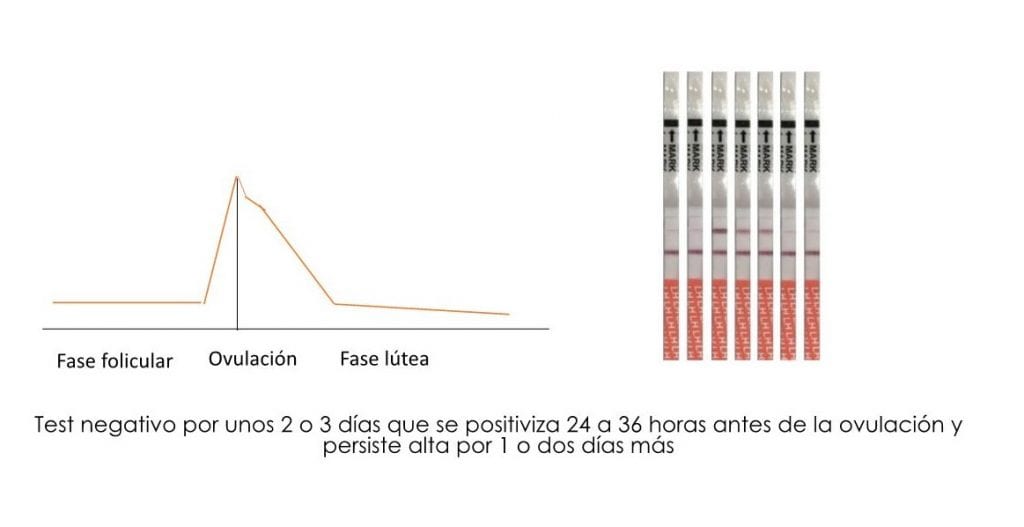
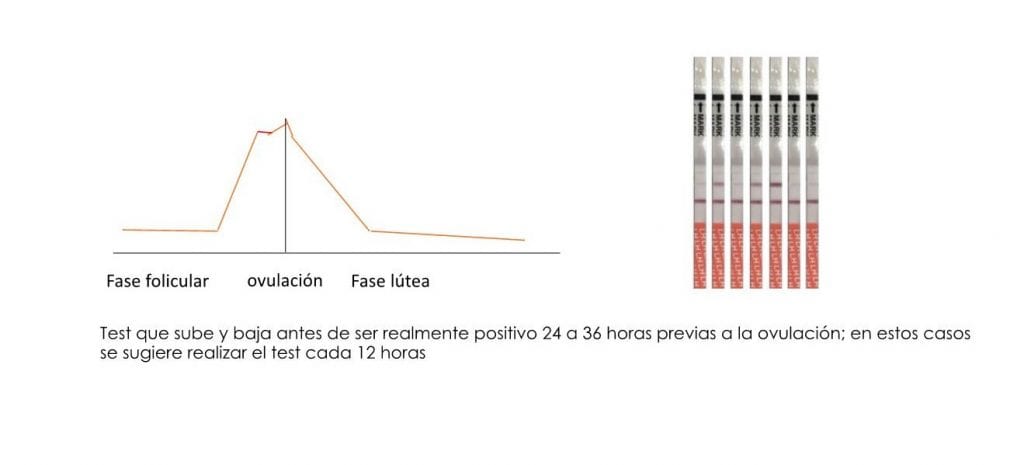
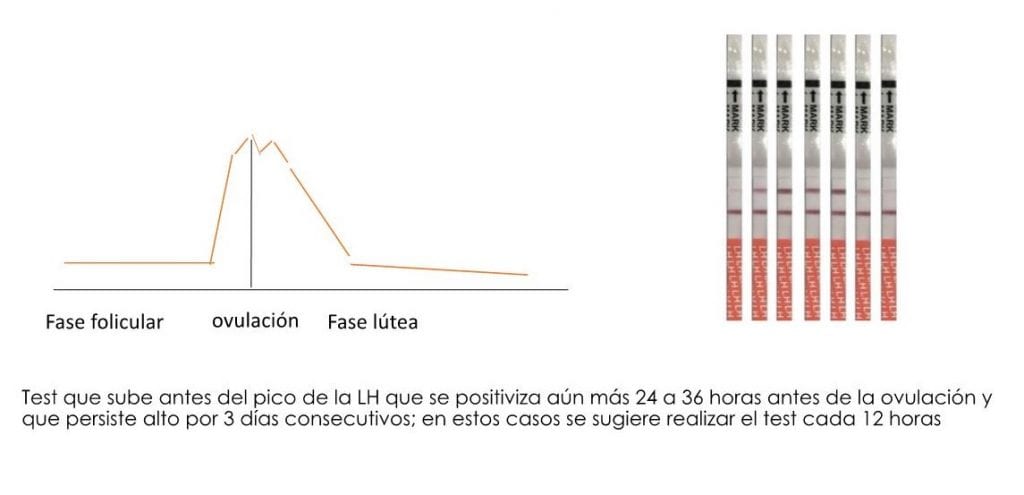
La subfertilidad se define como la incapacidad de lograr un embarazo clínico después de 12 meses de “coito regular” no protegido. Al hablar de “coito regular” se debe tener en cuenta la frecuencia de este y su relación temporal con la ovulación.
Con respecto a la frecuencia, se ha demostrado que la probabilidad de embarazo acumulada a un año aumenta cuando se tienen al menos dos relaciones coitales por semana (tabla 1). (1) (2)
| Edad de la mujer | coito 2/sem | coito 1/sem |
| 19 a 26 años | 8% | 15% |
| 27 a 34 años | 13-14% | 22-24% |
| 35 a 39 años | 18% | 29% |
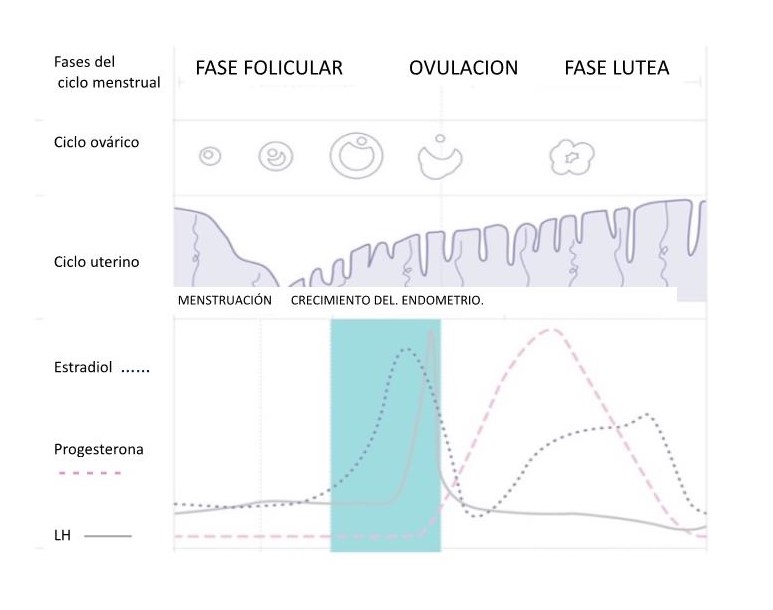
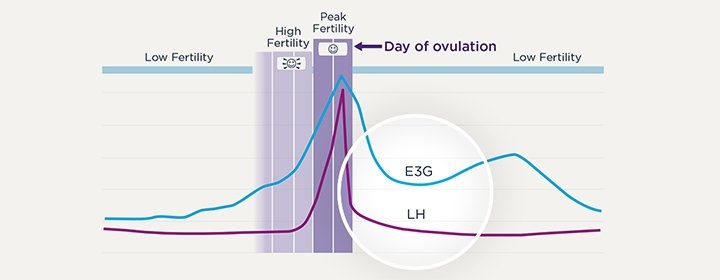
Con respecto al momento, se ha documentado que la programación incorrecta de las relaciones coitales con respecto a los días fértiles de la mujer durante el ciclo menstrual afecta la probabilidad de embarazo. Los días fértiles en los cuales el coito no protegido puede resultar en una concepción, se conoce como la «ventana de fertilidad». Aunque hay consenso en que la ventana de fertilidad termina el día de la ovulación, su inicio y por lo tanto su duración varía entre las parejas, con un rango entre <1 to >5 días. La duración de la ventana de fertilidad se relaciona directamente con la probabilidad de embarazo. (3)
El «coito programado» se basa en la habilidad para detectar de manera prospectiva esta ventana de fertilidad y así maximizar la probabilidad de concepción. (4) La mayoría de las mujeres ovulan unos 14 días antes del primer día de sangrado menstrual. Sin embargo, debido a que existe una alta variación en la duración de los ciclos menstruales (contando a partir del primer día de sangrado hasta el día anterior a la siguiente menstruación) entre mujeres y aún en una misma mujer, la sola utilización del calendario menstrual puede ser un método bastante inexacto de predicción de la ovulación.
El ultrasonido transvaginal realizado por personal clínico entrenado es el estándar de referencia para establecer el momento de la ovulación. Sin embargo, existen métodos caseros prácticos y económicos que logran predecir el período fértil en un gran porcentaje de las mujeres.
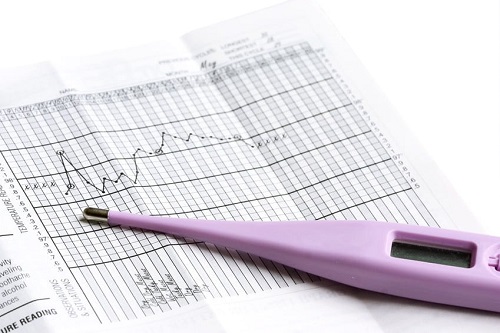
Entre estos están la medición en la orina de hormonas tales como la hormona luteinizante (LH) y los estrógenos; el rastreo de la temperatura corporal basal y la evaluación del moco cervical y la saliva.
Es importante pues revisar los pros y contras de cada uno de estos métodos y los dispositivos disponibles en el mercado para su medición con el fin de que aquellas mujeres que inician la búsqueda de embarazo tengan una mayor probabilidad de lograr una concepción de manera eficiente.
La popularidad de las aplicaciones para detectar los días fértiles basadas en la web con software para uso en el «Smartphone» va en aumento. Aunque la mayoría de estas aplicaciones están solo basadas en la duración de los ciclos menstruales y la fecha de la última menstruación, ya existen algunas que incorporan análisis hormonales, y/o el seguimiento de la temperatura corporal. (5)
Conclusión
Existen diferentes alternativas complementarias que ayudan a predecir la ventana y el pico máximo de fertilidad además de la longitud y duración de los ciclos menstruales con aplicativos basados en la web. La información guardada a través de estas aplicaciones puede asistir en el manejo médico de las pacientes que desean un embarazo. La no detección de ovulación por tres meses consecutivos o un fallo en la concepción después de 6 meses de coito programado a través de aplicaciones que detectan objetivamente la ventana de fertilidad puede ser una indicación para agilizar el proceso de estudio de una mujer y su pareja